A Francisella tularensis é um pequeno cocobacilo Gram-negativo aeróbico, intracelular e altamente virulento, responsável pela tularemia, uma zoonose rara, mas potencialmente grave. A transmissão ocorre por vetores como carrapatos e mosquitos, contato direto com animais infectados, inalação de aerossóis contaminados e ingestão de água ou alimentos contaminados. A bactéria tem um baixo inóculo infeccioso (10–50 organismos) e pode ser usada como agente bioterrorista (Tier 1).
A tularemia apresenta diferentes formas clínicas, dependendo da via de infecção, incluindo ulcero-glandular, pulmonar e septicêmica. O diagnóstico pode ser desafiador devido ao crescimento lento da bactéria e aos riscos laboratoriais associados ao seu cultivo.
Microbiologia
A F. tularensis é uma bactéria fastidiosa que não cresce em meios convencionais, necessitando meios como Thayer-Martin, BCYE ou ágar chocolate enriquecido com cisteína. Não cresce em MacConkey. O crescimento é lento, podendo exigir até uma semana, e pode necessitar de suplementação com CO₂.
Subespécies e Distribuição
- F. tularensis subsp. tularensis (Tipo A) – Encontrada na América do Norte, associada a doenças mais graves.
- F. tularensis subsp. holarctica (Tipo B) – Mais comum na Europa e Ásia, geralmente causando quadros mais brandos.
- F. novicida e F. philomiragia – Causam doenças em imunocomprometidos.
- Outras espécies (F. hispaniensis, F. opportunistica, F. salimarina) – Menos conhecidas.
A bactéria sobrevive dentro dos macrófagos, impedindo a fusão do fagossoma com o lisossomo e suprimindo a resposta imune do hospedeiro. A recuperação da infecção depende da imunidade celular.
Epidemiologia e Transmissão
A tularemia é uma doença distribuída globalmente, especialmente no hemisfério Norte. Nos EUA, a maior incidência ocorre entre maio e setembro, com prevalência em estados como Arkansas, Dakota do Sul, Oklahoma e Massachusetts.
Modos de Transmissão
- Picadas de carrapatos e mosquitos: Vetores comuns na América do Norte e Europa.
- Contato com animais infectados: Especialmente coelhos, roedores e gatos domésticos.
- Inalação de aerossóis contaminados: Exposição a poeira contaminada (cortar grama sobre carcaças de animais).
- Ingestão de água contaminada: Pode levar à forma orofaríngea.
- Bioterrorismo: Considerada uma ameaça devido à alta virulência e fácil disseminação.
A tularemia não é transmitida de pessoa para pessoa.
Manifestações Clínicas
A apresentação clínica depende da via de infecção. O período de incubação é de 3–5 dias (variação de 1 a 21 dias), e a febre é um sintoma comum.
Principais Formas Clínicas
- Ulcero-glandular (mais comum nos EUA):
- Caracterizada por uma úlcera no local da inoculação e linfadenopatia regional.
- Associada a picadas de carrapatos e manipulação de animais infectados.
- Glandular:
- Sem úlcera cutânea, mas com linfadenopatia.
- Similar à forma ulceroglandular.
- Oculoglandular:
- Conjuntivite severa com linfadenopatia pré-auricular.
- Adquirida por contato com secreções ou aerossóis contaminados.
- Orofaringeana:
- Faringite severa com linfadenopatia cervical.
- Causada por ingestão de alimentos ou água contaminados.
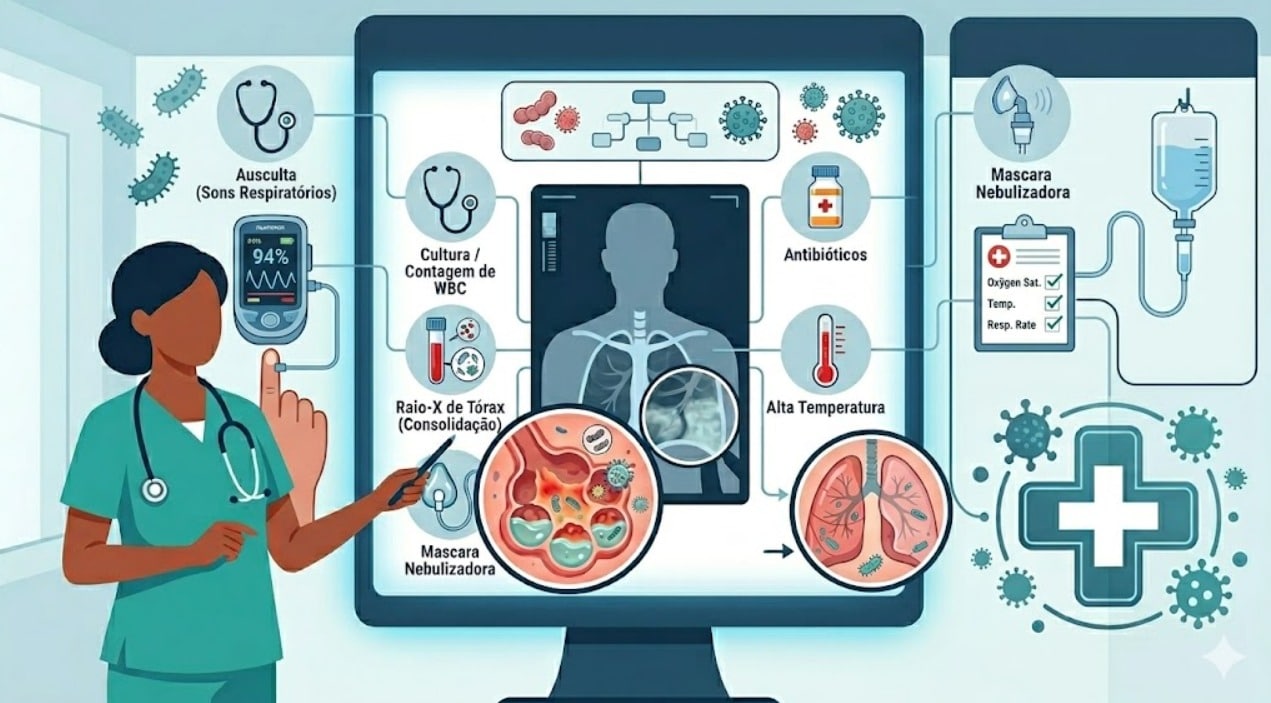
- Pneumônica:
- Forma grave adquirida por inalação de aerossóis contaminados.
- Pode causar pneumonia e mediastinite, frequentemente associada ao bioterrorismo.
- Tifóide/Septicêmica:
- Febre alta sem localizações específicas.
- Pode evoluir para choque séptico.
Diagnóstico
O diagnóstico pode ser desafiador devido ao difícil crescimento da bactéria e ao risco de exposição em laboratórios.
Métodos Diagnósticos
- Cultura: Difícil e perigosa, exige meios específicos e notificação ao laboratório.
- PCR: Sensibilidade superior à cultura, mas menos disponível.
- Sorologia: Método mais utilizado, baseado na conversão sorológica ou aumento de 4 vezes nos títulos de anticorpos.
- Exames laboratoriais:
- Leucocitose com desvio à esquerda.
- Elevação de PCR e VHS.
- Aumento de enzimas hepáticas.
- Trombocitopenia ocasional.
Em caso de pneumonia inexplicável com linfadenopatia hilar e derrame pleural, considerar F. tularensis.
Tratamento
O tratamento depende da gravidade da infecção e da via de administração disponível.
Opções Terapêuticas
Casos Graves (Internação)
- Ciprofloxacino 400 mg IV a cada 8-12h por 10 dias.
- Gentamicina 5 mg/kg IV ou IM a cada 24h por 10 dias.
- Alternativa: Estreptomicina 1 g IM a cada 12h por 10 dias.
Casos Leves a Moderados (Ambulatório)
- Ciprofloxacino 500 mg VO 2x/dia por 10 dias.
- Doxiciclina 100 mg VO 2x/dia por 14–21 dias.
Meningite
- Ciprofloxacino 400 mg IV a cada 8h + Gentamicina ou Estreptomicina.
- Alternativa: Doxiciclina 100 mg IV a cada 12h.
- Duração: 14–21 dias.
Gestantes
- Preferência: Gentamicina 5 mg/kg IV ao dia.
- Alternativa: Ciprofloxacino.
Profilaxia Pós-Exposição
- Recomendada em casos de exposição confirmada (bioterrorismo ou contato de alto risco).
- Doxiciclina 100 mg VO 2x/dia por 14 dias.
- Ciprofloxacino 500 mg VO 2x/dia por 14 dias.
Prevenção e Controle
- Não há vacina disponível comercialmente.
- Medidas de controle:
- Uso de equipamentos de proteção para trabalhadores em risco.
- Evitar manipulação de animais silvestres sem proteção.
- Uso de repelentes contra carrapatos e insetos vetores.
- Não beber água de fontes não tratadas.
Bioterrorismo
A F. tularensis é classificada como agente de bioterrorismo de Nível 1 devido à sua alta virulência e transmissibilidade. O controle deve incluir:
- Notificação às autoridades de saúde pública.
- Uso de descontaminação com hipoclorito de sódio.
- Monitoramento epidemiológico rigoroso.
Prognóstico e Complicações
- Com tratamento adequado: Mortalidade <2%.
- Sem tratamento: Mortalidade de até 7%.
- Risco de recorrência: 38% dos casos, independentemente do antibiótico utilizado.
Complicações incluem linfadenopatia supurativa persistente, debilidade crônica e, raramente, peritonite ou endocardite.
Conclusão
A tularemia é uma infecção rara, mas potencialmente grave, que requer diagnóstico precoce e tratamento adequado. O uso racional de antimicrobianos, a notificação laboratorial e medidas de biossegurança são fundamentais para o manejo adequado da doença.
🧠 Se você chegou até aqui, é porque leva conhecimento a sério.
No App do InfectoCast, você encontra o que não cabe num post: prática, atualização e precisão.
📲 Clique aqui e mergulhe de vez.
Referências
- Dennis DT, Inglesby TV, Henderson DA, et al. Tularemia as a biological weapon: medical and public health management. JAMA. 2001;285(21):2763-73. [PMID:11386933].
- Maurin M, Gyuranecz M. Tularaemia: clinical aspects in Europe. Lancet Infect Dis. 2016;16(1):113-124. [PMID:26738841].
Tomaso H, Hotzel H, Otto P, et al. Antibiotic susceptibility of Francisella tularensis. J Antimicrob Chemother. 2017;72(9):2539-2543. [PMID:28605439].